Anindita Sinha1, Arnab Pal2, Kyrshanlang G Lynrah3
Departments of Radiodiagnosis1 and Biochemistry2, Post Graduate Institute of Medical Education and Research, Chandigarh, India and Department of Medicine3, North Eastern Indira Gandhi Regional Institute of Health and Medical Sciences, Shillong, India
Резюме. Описания случаев одновременного развития у пациента болезни Грейвса (БГ), гипопаратиреоза и аутоиммунной гемолитической анемии немногочисленны. Мы сообщаем о необычном случае аутоиммунной патологии, приведшей к развитию болезни Грейвса и аутоиммунной гемолитической анемии на фоне кальцификации базальных ганглиев. У пациентки было выявлено узловое образование паращитовидной железы при нормальном содержании кальция в крови и нормальном уровне паратиреоидных гормонов. Вероятной причиной появления данного узлового образования является компенсаторная реакция на аутоиммунный гипопаратиреоз. У пациентки повышены уровни общего Т3 и Т4, свободного Т4, тиреоидсвязывающего глобулина и антител к тиреоглобулину. Уровень АНА (антинуклеарных антител) и антител к дДНК (двухцепочечной ДНК) находился в пределах нормы. Относительный дефицит CD4+FOXP3+Treg клеток в периферической крови также подтверждает аутоиммунный механизм патогенеза данного заболевания. Пациентка ответила на лечение глюкокортикоидами, в дальнейшем проводилась поддерживающая терапия низкими дозами карбимазола.
Ключевые слова: болезнь Грейвса, гипопаратиреоз, гемолитическая анемия, аутоиммунная патология, глюкокортикоиды.
Введение
Аутоиммунные заболевания щитовидной железы (АЗЩЖ) представляют собой наиболее распространённую группу органоспецифических аутоиммунных патологий. Патофизиологическим механизмом, лежащим в основе АЗЩЖ, является потеря иммунологической толерантности и реактивность к таким аутоантигенам щитовидной железы, как тиреоидная пероксидаза (ТПО), тиреоглобулин (ТГ) и рецептор тиреотропного гормона (РТТГ). Инфильтрация железы T-клетками и синтезирующими антитела к РТТГ B-клетками приводит к избыточной стимуляции фолликулов щитовидной железы и развитию клинических проявлений гипертиреоза при болезни Грейвса. АЗЩЖ часто связаны с такими аутоиммунными заболеваниями, как болезнь Аддисона, сахарный диабет 1-го типа и пернициозная анемия.
С другой стороны, выявленное при проведении ультразвукового исследования узловое образование (либо несколько узловых образований) паращитовидной железы может быть связано с гиперплазией паращитовидной железы либо её аденомой. Чаще всего подобная ситуация связана с гиперфункцией паращитовидной железы, сопровождающейся гиперкальциемией и повышенным уровнем паратиреоидного гормона (ПТГ). Нефункционирующие аденомы паращитовидной железы встречаются редко. Большинство случайных аденом паращитовидной железы выявляются интраоперационно, при проведении хирургических вмешательств на щитовидной железе [1]. Существует несколько сообщений о дооперационной постановке диагноза нормокальциемической аденомы паращитовидной железы с нормальным уровнем ПТГ, при этом возможными причинами утраты функции аденомы были кистозная дегенерация либо прекращение кровоснабжения [2,3].
Насколько нам известно, это первое сообщение, содержащее данные визуализирующих исследований об одновременном развитии нефункционирующей аденомы паращитовидной железы и болезни Грейвса на фоне аутоиммунной гемолитической анемии.
Клинический случай
Женщина, 22 года предъявляет жалобы на диффузную головную боль, головокружение, снижение массы тела в течение последних двух месяцев. В анамнезе отсутствуют повышение температуры тела, кашель, диарея, боль в суставах, заболевания печени, туберкулёз, а также наркотическая либо алкогольная зависимость, нарушения менструального цикла.
При обследовании выявлена бледность кожи, тахикардия (частота пульса — 110 в минуту); артериальное давление находилось на уровне 120/80 мм рт. ст. Пигментация либо поражение кожных покровов либо слизистых оболочек отсутствовали. Выявлены двусторонний значительно выраженный птоз с ретракцией верхнего века, наличие болезненного отёка в передней части шеи, тремор языка и пальцев рук, выраженная спленомегалия.
В ходе лабораторных исследований была выявлена микроцитарная гипохромная анемия с содержанием Hb – 7 г%, эритроцитов – 4,22*106/мм3, ретикулоцитов – 0,5%, тромбоцитов – 300*103/мм3, СОЭ – 18 мм/час. Уровень лейкоцитов составил 5000/мм3, лейкоцитарная формула была нормальной. Уровень гликемии натощак составил 102 мг/дл, мочевины крови – 18 мг/дл, креатинина – 0,5 мг/дл. В ходе определения биохимических показателей функции печени было выявлено незначительное повышение общего билирубина до 2,5 мг/дл и непрямого билирубина до 1,8 мг/дл. Уровни АлАТ и АсАТ были нормальными. Уровень щелочной фосфатазы был незначительно повышен до 393 Ед/л (при нормальных значениях 80-290) при нормальном уровне белков плазмы крови.
Уровень общего кальция составил 8,9 мг/дл (при нормальных значениях 9-10,5), уровень ионизированного кальция в сыворотке крови – 1,2 ммоль/л (при нормальных значениях 1,12-1,32), экскреция кальция с мочой составила 0,7 ммоль/24 часа, уровень фосфатов составил 3,4 мг/дл (при нормальных значениях 2,5-4,5). Прямая и непрямая пробы Кумбса на гемолитическую анемию были резко положительными, что указывало на наличие аутоиммунного гемолиза.
Уровни ферритина и железа в сыворотке крови были низкими, при этом была повышена общая железосвязывающая способность сыворотки крови, что свидетельствует в пользу дефицита железа. Уровень витамина B12 составил 320 пг/мл (при нормальных значениях 180-914). Анализы на АНА и антитела к дДНК были отрицательными.
Уровни свободного и общего Т4 и Т3 в сыворотке крови были повышены, уровень свободного Т4 составил 3,93 нг/дл (при нормальных значениях 0,61-1,12), уровень свободного Т3 – 11,95 пг/мл (при нормальных значениях 2,5-3,9), уровень общего Т3 – 2,72 нг/мл (при нормальных значениях 0,87-1,78), уровень общего Т4 – 19,26 мкг/дл (при нормальных значениях 6,09-12,23); при этом уровень ТТГ был низким – 0,07 мкМЕ/мл (при нормальных значениях 0,34-4,65). Уровни тиреоидсвязывающего глобулина (154 нг/мл при нормальных значениях 1,15-130) и антител к тиреоглобулину (36,6 МЕ/мл при нормальных значениях 0-4,9) были повышены. Базальный уровень паратиреоидного гормона в крови был нормальным – 59,01 пг/мл (при нормальных значениях 12-88). Уровень кортизола в сыворотке крови при проведении супрессивной пробы с дексаметазоном в низкой дозировке, уровни гормона роста, ЛГ, ФСГ, пролактина и инсулина были нормальными.
Ультразвуковое исследование органов шеи выявило увеличение размеров щитовидной железы. Ниже левой доли щитовидной железы присутствовало узловое образование (0,8 см) со значительно сниженной эхогенностью [Рис. 1]. МРТ головного мозга продемонстрировала двустороннюю кальцификацию бледного шара с симметричными гиперинтенсивными включениями на Т1- и Т2-взвешенных изображениях [Рис. 2], а также гипоинтенсивность на взвешенных по магнитной восприимчивости изображениях (SWI) [Рис. 3]. Селлярные/супраселлярные поражения либо усиления отсутствовали. Для подтверждения аутоиммунной этиологии мы провели анализ периферической крови пациентки на содержание CD4+FOXP3+Treg клеток, которое составило 2,47 при нормальном значении 6,68, что свидетельствует в пользу аутоиммунной этиологии заболевания.
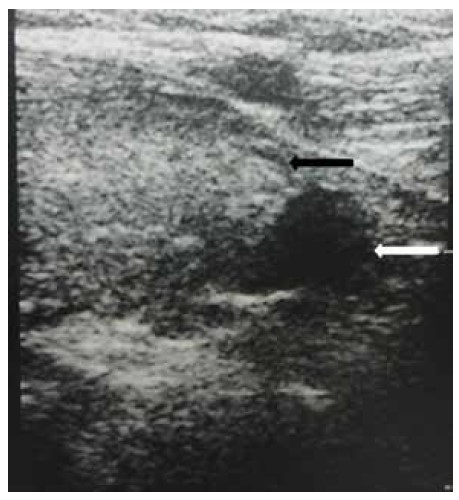
Рис. 1: Ультразвуковое исследование органов шеи демонстрирует наличие гипоэхогенного узлового образования (белая стрелка) в месте предполагаемой локализации паращитовидной железы, ниже левой доли щитовидной железы (чёрная стрелка).
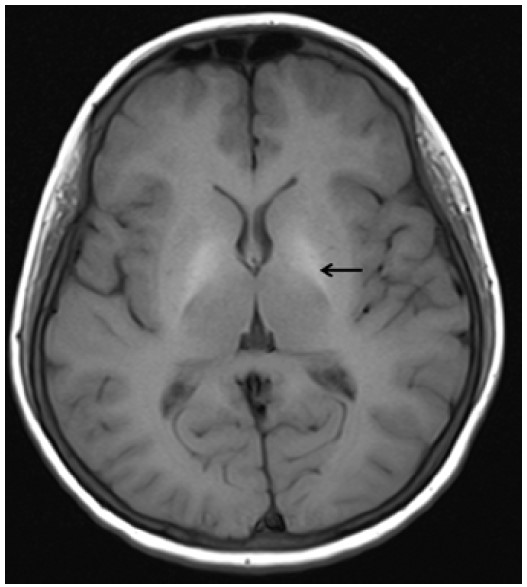
Рис. 2: Аксиальное Т1-взвешенное изображение головного мозга (время повторения [TR] – 550 мс/ время эхо [TE] – 8,4 мс) на уровне базальных ганглиев демонстрирует двустороннюю симметричную гиперинтенсивность бледного шара.
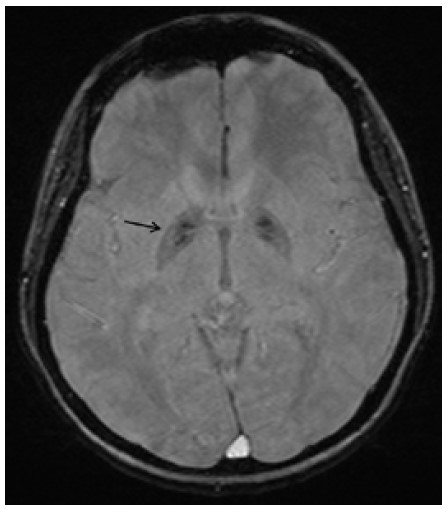
Рис. 3: Аксиальное взвешенное по магнитной восприимчивости изображение (TR-49/TE/40/угол переворота 15°) демонстрирует двустороннюю гипоинтенсивность бледного шара (стрелка), что свидетельствует о кальцификации базальных ганглиев.
В течение одного месяца пациентка получала заместительную терапию пероральными формами препаратов железа для восполнения его дефицита. Повторное проведение анализа крови продемонстрировало повышение уровня гемоглобина до 8,2 г% с повышением уровня ретикулоцитов до 4,5, что свидетельствует о развитии ретикулоцитоза вследствие гемолиза. По завершении данного лечения пациентка получала преднизолон в дозировке 1 мг/кг в течение месяца. Уровень тиреоглобулина (115,4 МЕ/мл) и антител к тиреоглобулину (4,5 МЕ/мл) нормализовался.
Уровни общего Т3 (3 нг/мл), свободного Т3 (13,46 пг/мл) и свободного Т4 (4,37 нг/дл) были повышенными. Повысился уровень гемоглобина (8,7 г%) и снизился уровень ретикулоцитов, что свидетельствовало в пользу снижения интенсивности гемолиза. Уровни кальция и ПТГ были нормальными. Пациентка получала постепенно снижающиеся дозировки преднизолона (10 мг/неделя) и карбимазола. В ходе последующего наблюдения было выявлено снижение уровней Т3 и Т4. Пациентка получала низкую дозировку карбимазола в качестве поддерживающей терапии.
|
От редакции Карбимазол назначается перорально в начальной дозе 15-40 мг/сут. При необходимости дозировка может быть повышена до 60 мг/сут. Контроль над симптомами зачастую достигается через 1-2 месяца. По достижении эутиреоидного состояния доза постепенно снижается до поддерживающей – 5-15 мг/сут. Martindale: The Complete Drug Reference, 36th Edition 2009. От редакции Поскольку длительность действия карбимазола непосредственно связана с концентрацией активного вещества в щитовидной железе, а не с периодом полувыведения из плазмы, это приводит к увеличению его антитиреоидной активности, что обусловливает практически 24-часовую длительность действия отдельной дозы препарата и позволяет применять его один раз в сутки. Bahn R.S., Burch H.B., Cooper D.S. et al., Hyperthyroidism and other causes of thyrotoxicosis: management guidelines of the American Thyroid Association and American Association of clinical endocrinologists // Endocr. Pract., 2011.,Vol. 17, № 3 |
Обсуждение
У данной пациентки наблюдалось сочетание необычных патологических состояний в дополнение к аутоиммунному тиреотоксикозу. У пациентки присутствовала аутоиммунная гемолитическая анемия ‑ известное, хотя и редкое, сопутствующее состояние при болезни Грейвса. Также у неё присутствовала кальцификация глубоких структур серого вещества головного мозга в сочетании с узловым образованием паращитовидной железы на фоне нормального содержания кальция и нормального уровня ПТГ.
Неожиданной находкой в настоящем случае было узловое образование в области предполагаемой локализации паращитовидной железы, ниже левой доли щитовидной железы; образование было выявлено при ультразвуковом обследовании в связи с гиперплазией, аденомой либо инфильтрацией паращитовидной железы. Оно было расположено отдельно от нижнего края щитовидной железы и не являлось экзофитным узловым образованием щитовидной железы. Также было возможно, что узловое образование представляет собой лимфатический узел небольшого размера. Возможность для подтверждения паратиреоидного генеза узлового образования по поглощению сестамиби отсутствовала в связи с недоступностью оборудования для проведения сцинтиграфии паращитовидных желез с сестамиби. Тем не менее, на МРТ пациентки присутствовали признаки кальцификации базальных ганглиев. У пациентки отсутствовали хронические заболевания печени, а также признаки метаболических либо нейродегенеративных расстройств. Наиболее вероятной причиной развития кальцификации базальных ганглиев является эндокринная патология, вызвавшая нарушение метаболизма кальция; данная ситуация может напрямую быть связанной с тиреотоксикозом либо развиваться вторично, на фоне патологии паращитовидной железы [4,5].
|
От редакции Карбимазол является препаратом первой линии для лечения гипертиреоза, т.к он:
Campbell K.,Doogue M. Evaluating and managing patients with thyrotoxicosis. Australian Family Physician Vol. 41, No. 8, 2012. |
Установлена связь гипертиреоидного состояния с нарушением уровня кальция. В то время как снижение всасывания кальция и повышение его экскреции вследствие гипертиреоидного состояния могут приводить к развитию гипокальциемии, усиление резорбции костной ткани может вызывать развитие гиперкальциемии. Оба процесса могут нейтрализовать друг друга, поэтому большинство пациентов имеют нормальный (как наша пациентка) либо незначительно повышенный уровень кальция [6].
Патология паращитовидных желез с развитием гипопаратиреоза также встречается при аутоиммунных заболеваниях, как правило, в составе аутоиммунных полигландулярных синдромов (АПС). Как АПС1, так и АПС2 связаны с развитием аутоиммунного нарушения функции щитовидной железы и гипопаратиреоза. Тем не менее, у нашей пациентки отсутствовали другие проявления АПС, такие как кожно-слизистый кандидоз, пернициозная анемия, болезнь Аддисона, сахарный диабет либо гипопитуитаризм [7]. Lorraine и соавторы [8] также сообщали о развитии в составе АПС гиперпаратиреоза на фоне выявленного с помощью ультразвукового исследования узлового образования паращитовидной железы. Узловое образование не накапливало метайодобензилгуанидин (MIBI), что позволило авторам сделать вывод о его неактивности [8]. Тем не менее, увеличение объёма щитовидной железы может снижать чувствительность сканирования с сестамиби [9].
Furuto и соавторы сообщали о случае перехода гипокальциемии в гиперкальциемию при хроническом паратиреоидите. Изучение материала, полученного в ходе паратиреоидэктомии, выявило увеличение паращитовидной железы с её лимфоцитарной инфильтрацией [10]. Kifor и соавторы сообщают о развитии аутоимунного гипопаратиреоза на фоне угнетения секреции ПТГ аутоантителами к кальций-чувствительным рецепторам у двух пациентов с болезнью Грейвса и Аддисоновой болезнью. В обоих случаях иммунноопосредованное разрушение ткани паращитовидной железы отсутствовало, у второго пациента развилась спонтанная ремиссия гипопаратиреоза. Авторы сделали вывод о том, что интактные паращитовидные железы в конечном итоге отвечают на снижение уровня кальция повышением секреции ПТГ [11].
Goswami и соавторы также сообщали о спонтанном развитии ремиссии аутоиммунного гипопаратиреоза у 2 пациентов в исследовании, включавшем 53 пациентов со спорадическим идиопатическим гипопаратиреозом [12]. Тем не менее, ультразвуковая картина паращитовидных желез не была описана ни Kifor и соавторами, ни Goswami и соавторами [11,12].
Дисбаланс в популяции Treg клеток является отличительной чертой аутоиммунных заболеваний. Считается, что повышение числа провоспалительных T-клеток либо снижение числа регуляторных T-клеток является причиной нарушения аутотолерантности и приводит к развитию большинства аутоиммунных заболеваний, что также очевидно и в нашем случае [13].
|
От редакции КАРБИМАЗОЛ обладает иммуносупрессивным действием, что проявляется угнетением трансформации лимфоцитов in vitro под его влиянием. Так, у больных диффузным токсическим зобом на фоне лечения КАРБИМАЗОЛом наблюдалось более выраженное снижение концентрации в сыворотке крови антител к рТТГ и повышение количества Т-супрессорных лимфоцитов по сравнению с больными, которым проводилась терапия пропилтиоурацилом. Это говорит о том, что эффект КАРБИМАЗОЛа связан не только со снижением уровня тиреоидных гормоном. Резулттаты исследований подтверждают непосредственное влияние КАРБИМАЗОЛА на иммунную систему in vivo. Rhoda Wilson, J. H. McKillop et al., Differential immunosuppressive action of Carbimazole and Propylthiouracil, Clin. exp. Immunol. 73, 312-315, 1988. |
Список литература
- Marchesi M, Biffoni M, Benedetti RN, Campana FP. Incidental Parathyroid Adenomas with Normocalcemia Discovered During Thyroid Operations: Report of Three Cases. Surg Today. 2001;31:996-998.
- Kiverniti E, Kazi R, Rhys-Evans P, Nippah R. Airway obstruction due to giant non-parathyroid hormone producing parathyroid adenoma. J Cancer Res Ther. 2008;4:197-199.
- Sekine O, Hozumi Y, Takemoto N, Kiyozaki H, Yamada S, Konishi F. Parathyroid Adenoma without Hyperparathyroidism. Jpn J Clin Oncol. 2004;34:155-158.
- La PH, Chen C, Liang HL, Pan HB. Hyperintense Basal Ganglia on TI-Weighted MR Imaging. Am J Roentgenol. 1999;172:109-111.
- Ho VB, Fitz CR, Chuang SH, Geyer CA. Bilateral Basal Ganglia Lesions: Pediatric Differential Considerations. Radio Graphics. 1993;13:269-292.
- Arie BR, Wysenbeek AJ, Halabe E, Blum I. Hypocalcaemia, a possible manifestation of thyrotoxicosis. Postgrad Med J. 1983;59:317-319.
- Kahaly GJ. Polyglandular autoimmune syndromes. European J Endocrinol. 2009;161:11-20.
- Pelletier-Morel L, Fabien N, Mouhoub Y, Boitard C, Larger E. Hyperparathyroidism in a Patient with Autoimmune Polyglandular Syndrome. Inter Med. 2008;47:1911-1915.
- Rink T, Schroth HJ, Holle LH, Garth H. Limited Sensitivity of Parathyroid Imaging with 99mTc-Sestamibi/123I Subtraction in an Endemic Goiter Area. J Nuclear Med. 2002;43:1175-1180.
- Furuto Kato S, Matsukura S, Ogata M. Primary hyperparathyroidism presumably caused by chronic parathyroiditis manifesting from hypocalcemia to severe hypercalcemia. Inter Med. 2005;44:60-64.
- Kifor O, Mcelduff A, Leboff MS. Activating Antibodies to the Calcium-Sensing Receptor in Two Patients with Autoimmune Hypoparathyroidism. J Clin Endocrinol Metab. 2004;89:548-556.
- Goswami R, Goel S, Tomar N, Gupta N, Lumb V, Sharma YD. Prevalence of clinical remission in patients with sporadic idiopathic hypoparathyroidism. Clin Endocrinol 2010;72:328-333.
- Christian D, Christina D, Beatrix G, Michael S. Imbalance of regulatory T cells in human autoimmune diseases. Immunology. 2006;117(3):289-300.
Перевод с англ.: Е.Кущ
Оригинал статьи опубликован в JOURNAL OF CASE REPORTS 2014;4(2):253-257
Опубликовано в «Международный эндокринологический журнал» №1(73)’2016


